Les TMS chez les soignants : des pathologies selon la profession
Tout le personnel soignant n’a pas propension à développer les mêmes TMS. Les troubles dépendent de la fonction exercée, même si la grande majorité souffre de TMS des membres supérieurs et du dos.
Les aides-soignants (AS) et les infirmiers sont très touchés. Plus de la moitié de leurs TMS concernent le tronc, et plus particulièrement la région lombaire. La plupart sont attribués à des réactions à l’effort et à la répétitivité, non à un mécanisme de blessure.
Les typologies de TMS chez les soignants varient aussi selon le lieu d’exercice de la profession.
Les politiques de prévention des TMS chez les soignants
On distingue 3 types de politique de prévention des TMS. Certaines sont mises en place dans les établissements de soin, avec plus ou moins de succès.
- Le peu de succès de la prévention primaire des TMS - éviter la survenance de TMS - s’explique essentiellement par le manque de personnel, d’aménagements et d’équipements et de temps. Par exemple, une AS en EHPAD va souvent devoir réaliser seule la manutention de personnes grabataires, et elle devra faire vite.
- La prévention secondaire des TMS - détection précoce des TMS - est assez peu développée. S’il est conseillé aux établissements de soins d’organiser des réunions/formations à ce sujet ou d’évaluer la pénibilité tout au long de la carrière, dans les faits, peu s’y plient. Pourtant, la sensibilisation pourrait mener à une baisse sensible des TMS.
- Enfin, la prévention tertiaire des TMS consiste en la mise en place de mesures ergonomiques qui viennent modifier les situations de travail : adaptation au poste de travail, éducation thérapeutique, etc.
Les TMS sont en fait la conséquence de nombreux problèmes : de santé certes, mais aussi d’organisation, de management et d’équipement.
TMS chez les soignants : quelles solutions pratiques ?
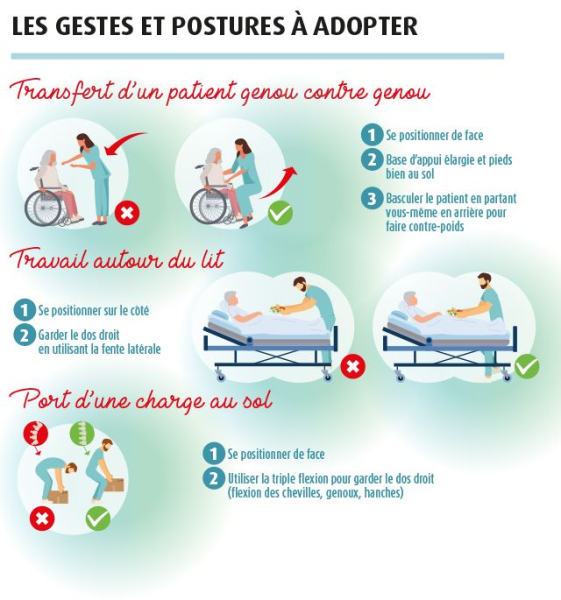
De nombreuses études pointent des gestes « mal exécutés » pour expliquer les TMS des soignants. Si vous êtes débutant, n’hésitez pas à demander conseil auprès d’un collègue plus expérimenté pour tous les gestes de manutention de personne.
- Si la personne à déplacer est trop lourde pour vous, il est indispensable de trouver un collègue pour le faire à deux.
- Utilisez tous les équipements à votre disposition (lève-personne, verticalisateur, planche de transfert, etc.), même s’ils sont nouveaux et que vous aviez l’habitude de faire sans.
- Pratiquer une activité physique adaptée est aussi une bonne solution pour renforcer les muscles les plus sollicités dans l’exercice de votre profession.
- Enfin, un bon échauffement articulaire depuis le cou jusqu’aux chevilles en passant par les poignées, les épaules et le dos, avant de prendre votre poste ou avant une manipulation difficile peut vous éviter des TMS à répétition.
2,3 millions de jours de travail sont perdus du fait des arrêts de travail des salariés touchés dans le secteur de l’aide et soins à la personne*.
Si vous ressentez une douleur, n’attendez pas et allez consulter.